ایمپلنتهای ساخت پرینترهای سهبعدی جان سه نوزاد را نجات داد
عذرا مغانلو - لوله تنفسی ایمپلنت با در نظر گرفتن شاخص رشد بیمار به شکل انعطافپذیری طراحی شده و توسط پرینتری سهبعدی ساخته شده است. این لوله با رشد نوزاد، قابلیت بزرگتر شدن دارد.
در سال ۲۰۱۲، کابیا جیونفریدو، نوزاد سه ماهه مبتلا به TBM بود که لولههای ایمپلنت تنفسی در بدن او کاشته شد. او اکنون سه ساله است و نیمی از لولهها جذب بدن او شده است.
پرینترهای سهبعدی به کمک جراحان آمدهاند تا برای بیماران درونکاشتهایی بسازند که مطابق با نیازهای آناتومی خاص بدن هر بیمار طراحی شدهاند. در پژوهش دانشکده پزشکی دانشگاه میشیگان، پرینترهای سهبعدی برای نوزادانی که با اختلال تنفس نادری به دنیا آمدهاند، دیوارههای مجاری هوایی را ساختهاند تا این نوزادان نفس بکشند و زنده بمانند.

روز ۲۹ آوریل پژوهشگران دانشگاه میشیگان در یک کنفرانس خبری گزارش دادند که آتلهای کمکی برای دیوارهای راه هوا در نای و نایژه نوزادنی که به بیماری Tracheobronchomalacia مبتلا هستند را با استفاده از پرینترهای سهبعدی ساختهاند. یکی از این آتلها اکنون سه سال هست که در بدن کودک کارکرده و کودک بهبود یافته است.
این دیوارهها به شکل ایمپلنت یا درونکاشت در داخل بدن نوزادان به وسیله جراحی کار گذاشته شدهاند و به یک سیستم تنفس مصنوعی کوچک در بیرون بدن نوزادان وصل هستند.
طراحی لولهها به نحوی است که آنها به شکل آتل برای مستحکم کردن خود دیوارههای لولههای هواگیری بدن مانند نای و نایژه کار گذاشته میشوند. نوزادان که بزرگتر میشوند لوله هم با بدن آنها بزرگتر میشود و نهایت جذب بدن بیمار میشود. به همین دلیل طراحی این ایمپلنت، عنوان شیء چهاربعدی را گرفته است. چرا که شاخص زمان نیز یک بعد دیگر از این طراحی است.
بیماری TBM و امپلنتهای چهاربعدی نجاتگر
Tracheobronchomalacia یا TBM یک بیماری نادر است که در نوزادانی که به آن مبتلا هستند، موجب مرگ میشود. این بیماری در بزرگسالان نیز مشاهده میشود و احتمالا مرتبط به نقشه وراثتی و ژنهای بیمار است.
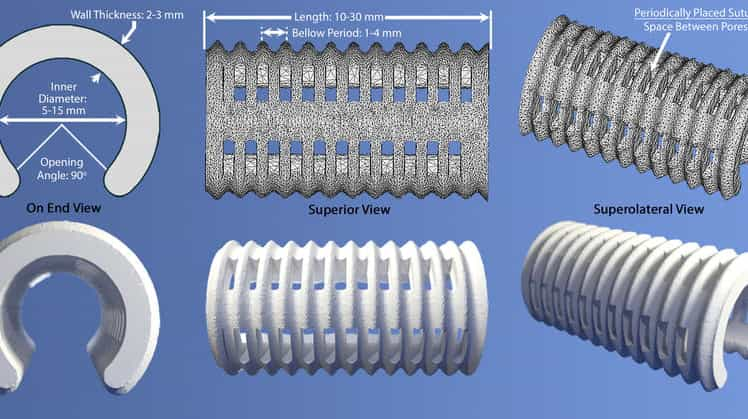
در این بیماری، ساختارهای غضروفی در دیوارهای راه هوایی در نای و نایژه درست شکل نگرفتهاند و به همین دلیل دیوارها از استحکام کافی برخوردار نیستند؛ این لوله باید در عین انعطافپذیری ساختار «شلنگشکل» خود را حفظ کنند. این موجب میشود که راههای هوای نوزاد شکل خود را از دست بدهند یا به طور کامل فرو بپاشند که در این صورت نوزاد از نرسیدن اکسیژن به ششها و به علت خفگی، میمیرد.
مشاهده مستقیم راههای هوایی از طریق برونکوسکوپی و رادیوگرافی میتواند به تشخیص بیماری TBM کمک کند اما تا پیش از به بازار آمدن پریتنرهای سهبعدی راه حل بلندمدتی برای درمان نوزادانی که به TBM مبتلا بودند وجود نداشت و بسیاری از آنها در ماه های اولیه به دنیا آمدن، زیر دستگاه تنفس مصنوعی میمردند.
درون کاشت لولههای ایمپلنت برای نوزادان مبتلا به TBM برای اولین بار در سال ۲۰۱۲ انجام شده است. کابیا جیونفریدو، نوزاد اهل اوهایو سه ماهه و زیر دستگاه تنفس مصنوعی بود که پژوهشگران دانشگاه میشیگان به خانواده او گفتند میتوانند جان فرزندشان را نجات دهند.
کابیا جیونفریدو اکنون سه ساله است. ماده پولیمری که در ساخت ایمپلنت او به کار برده شده قابلیت جذب شدن به بدن دارد و اکنون نیمی از پولیمر جذب بدن کابیا شده است. زمانی که پولیمر به طور کامل از بدن کابیا محو شود، لولههای تنفسی او قدرت کافی خواهند داشت که باقی عمر کابیا را کار کنند.
پژوهش دانشگاه میشیگان از این لحاظ اهمیت دارد که امپلنتهای سهبعدی راههای هوایی به گونه طراحی شدهاند که با رشد نوزاد، آنها هم رشد میکنند و ساختار انعطاف پذیر آنها موجب بزرگتر شدن آنها میشود. به این ترتیب نیاز به جراحی مجدد و به کار گذاشتن امپلنت بزرگتر نیست.
این موجب شده که طراحی گروه دانشگاه میشیگان عنوان «امپلنت چهاربعدی» بگیرد. چرا که برای اولین بار در تاریخ ساخت امپلنتهای سهبعدی، طراحی دیجیتال شاخص زمان و رشد را هم در نظر گرفته است و با رشد نوزاد، شکل ایمپلنت تغییر میکند.
گلن ادوارد گرین، پزشک گوش و حلق و بینی، استاد دانشگاه و پژوهشگر دانشگاه میشیگان که متخصص مراقبت از کودکانی است که با سندرمهای مادرزادی به دنیا میآیند، رهبر پژوهشی تیمی است که این مدل را ساخته است. او در گفتوگو با خبرنگاران میگوید که پژوهش آنها جان سه نوزاد را که در این آزمایش شرکت کردند و بین ۳ تا ۱۶ ماه سن داشتند، نجات داده است.
این نوزادان که همه توسط سیستم تنفس مصنوعی بیمارستان زنده نگه داشته شده بودند، تحت عمل جراحی قرار گرفتهاند و تیم پزشکی به رهبری ادوراد گرین، امپلنتهایی را که توسط پرینترهای سهبعدی با توجه به نیازهای آناتومی بدن هر نوزاد طراحی شده بودند، از طریق گردن به دور لولههای هواگیری بدن کار گذاشتند.
به گفته گرین سه نوزادی که برای این آزمایش انتخاب شدند همه در شرایط بدی زندگی میکردند: «به آنها آرام بخشهای قوی تزریق کرده بودند و همه زندگیشان زیر دستگاه تنفس مصنوعی خواب بودند.»
بیماران مبتلا به TBM را پیش از این معمولا به وسیله امپلنتهای آتل شکلی درمان میکردند. امپلنت از ساختار غضروفی خود لولههای هواگیری بیمار حمایت میکرد و موجب میشد که این لولهها شکل خود را از دست ندهند. اما بیمار رشد میکرد و این آتل با بزرگ شدن نوزاد، بزرگ نمیشد.
در طراحیای که گرین و تیمش معرفی کردهاند، لوله آتل شکل با در نظر گرفتن شاخص رشد بیمار به شکل انعطافپذیری طراحی شده که قابلیت بزرگتر شدن دارد. این لوله مانند یک آتل به دور ساختار لولههای هوا گیری نوزاد، مانند نای و نایژه قرار میگیرد و به نوزاد کمک میکند که به رشد خود ادامه دهد.
سه سال پس از کاشته شدن این ایمپلنت زمانی که راه هوایی به اندازه کافی مقاوم شدهاند، امپلنتی که گلن ادوراد گرین و تیمش طراحی کردهاند به تدریج جذب خود بدن میشود. چرا که این ایمپلنت از مادهای زیست تخریب پذیر ساخته شده که با زمان جذب محیط میشود. مادهای شبیه ماده مورد استفاده در بخیههای قابل جذب؛ با این تفاوت که عنصر زمان در این ماده به نوعی طراحی شده که این جذب و زیستتخریبپذیری به تدریج و در مدت سه سال اتفاق بیافتد.
دو نفر از کودکانی در مطالعه دانشگاه میشیگان شرکت کردهاند، بهبود یافتهاند و نفر سوم از عوارضی رنج میبرد که مرتبط با ایمپلنت نیست.
ویدئوی دانشگاه میشیگان از زندگی این نوزادان پس از درونکاشتن ایمپلنتها را ببینید:
ناتالی پترسون، مادر گرت پترسون شانزده ماهه که از نوزادانی است که در این پژوهش شرکت کرده بود به خبرنگاران گفت: «صادقانه فکر میکنم که نمیتوانیم از دکتر گرین و و تیم او در میشیگان به اندازه کافی تشکر کنیم بدون این روش، گرت در یک ماهگی یا حتی زودتر، در میگذشت.»
پرینترهای سهبعدی چرا به کار پزشکی آمدهاند؟
در اوایل سال ۲۰۰۵ که بهروزترین پرینترهای سهبعدی به بازار تولید امپلنتها و پروتوزها ارائه شدند، پژوهشگران علوم پزشکی و جراحی به این فکر کردند که چگونه پرینترهای سهبعدی اساس درمان به وسیله جراحی و درون کاشت را تغییر خواهند داد؟
پرینتری که دانشگاه میشیگان با استفاده از آن ایمپلنت ساخته است را ببینید:
تاریخ پرینترهای سهبعدی اما به سالهای ۱۹۸۰ و صنعت قالبگیری بر میگردد.در آن زمان این نکته مطرح شد که چرا باید برای ساخت قطعات از قالبگیری و تراش استفاده شود در حالیکه که میشود به جای تراش قطعه از روشی «افزودنی» استفاده کرد و مراحل مختلف ساخت یک قطعه یا یک یک شیء سهبعدی را لایه به لایه و با دقت بر لایههای پیشین افزود.
به عبارتی تکنیکهای ساخت سنتی از یک فرایند «کاهشی» یا تراش استفاده میکردند و فرایند ساخت در پرینترهای سهبعدی «افزودنی» است. اما چیزی که اکنون این پرینترها را در پزشکی مطرح کرده، پیشرفت فناوری آنها به گونهای است که این پرینترها توسط بیمارستانها و مراکز پژوهشی قابل خریداری شدهاند. این پرینترها اکنون با بهایی ارزانتر از همیشه به بازار ارائه شدهاند و امکان این هم هست که روز به روز ارزانتر و قابل دسترستر هم باشند.
آنچه که امروز در پرینترهای سهبعدی که در پژوهشهای پزشکی مورد استفاده قرار میگیرند به کار میآید، فرآیند تولید دقیق و سهبعدی شیء با استفاده از یک مدل دیجیتال است.
برای ایجاد این شیء (که میتواند در حالت نظری قسمتی از آناتومی استخوانی بدن، لولهای تنفسی، قلبی مصنوعی، دیواره انواع شریانات و لولههای بدن و خیلی دیگر از گزینهها باشد)، پرینترهای سهبعدی این قابلیت را دارند که تقریبا از هر مادهای استفاده کنند و با استفاده از یک مدل دیجیتال دقیق، اجزای بدن را به گونهای که تنها برای یک بیمار خاص و برای ابعداد بدن آن بیمار خاص طراحی شده باشند، تولید کنند.
این ایده که پزشکی میتواند از پرینترهای سهبعدی استفاده کند، اجزای مصنوعی برای بدن بسازد، انقلابی در دنیای پزشکی به وجود آورده است و اکنون، اولین آزمایشها که از این روش برای بدن انسانها ایمپلنت ساختهاند، موفقیت خود را گزارش میدهند.
از این پرینترها تا کنون ایمپلنتهای دهان و دندان، انواع استخوانهای بدن و حتی کل ستون فقرات ساخته شدهاند اما بسیاری امید دارند که از آنها بتوان اجزای مختلف قلب مصنوعی، ونتریکالهای قلب و امپلنتهایی برای کمک به دیوارههای رگها را هم ساخت.
بیشتر ببینید؛ پرینترهای سهبعدی:

نظرها
رویا صادقی
یه شرکت ایرانی که داره روی پرینتر 3 بعدی و اندام مصنوعی کار و تحقیق میکنه http://www.3dparsian.com
Sam
فناوری های CAD/CAM وکاربردهای صنعتی آن مخصوصا تکنولوژی ماشینهای CNC کم کم دارد جای خود را در صنایع ایران باز میکند.پرینت ۳ بعدی گام دیگری است که امیدوارم هر چه زود تر آغاز شود.