آیا ایرانیان باید در مورد بیماری تب کریمه-کنگو نگران باشند؟
هراسها از تب خونریزی دهنده کریمه – کنگو هر تابستان در ایران همراه میشود با تناقضهای مقامات رسمی در ارائه آمار مشخص از تعداد مبتلایان و مرگ و میر به دلیل این بیماری.

تصویر مربوط به خاکسپاری یک قربانی مشکوک به بیماری تب کریمه-کنگو در استان اصفهان
فیلمی در شبکههای اجتماعی منتشرشده و گفته میشود تصویر لحظه خاکسپاری یک قربانی بیماری «تب خونریزی دهنده کریمه – کنگو» را در اصفهان نشان میدهد. فیلم مخاطبان ایرانی را به وحشت انداخته و نگران هستند که احتمال شیوع این بیماری در مرکز کشور بالا باشد. این مطلب به برخی از نگرانیها در مورد این بیماری میپردازد و راههای پیشگیری را پیشنهاد میدهد.

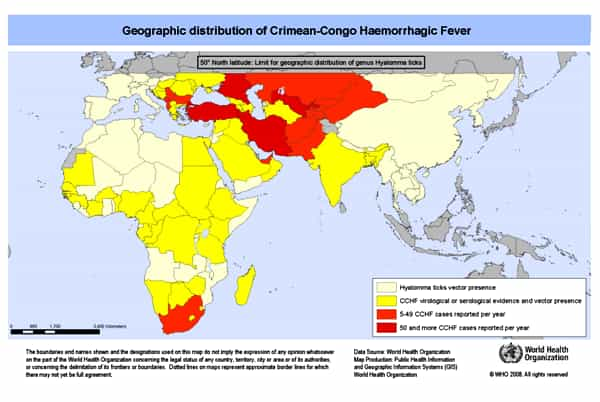
هراسها از تب خونریزی دهنده کریمه – کنگو هر تابستان در ایران همراه میشود با تناقضهای مقامات رسمی در ارائه آمار مشخص از تعداد مبتلایان و مرگ به دلیل این بیماری. در آمارهای رسمی سازمان بهداشت جهانی، ایران بهعنوان یکی از مناطقی آمده که شیوع بیماری در آنها مطرح است و خوب است که همه ایرانیان در مورد بیماری، عامل آن، علائم و پیشگیری از آن بیشتر بدانند.
آخرین خبرهای رسمی
حسین عرفانی، رییس اداره بیماریهای قابل انتقال از حیوان به انسان وزارت بهداشت، روز هفتم خرداد به «ایسنا» گفت که از ابتدای سال ۱۳۹۶ تاکنون درمجموع ۲۸ نفر در ایران به این بیماری مبتلا شدهاند که ۱۵ نفر آن مربوط به آلودگی دام در یک کشتارگاه صنعتی در شهر زاهدان بوده است. این در حالی است که محمدمهدی گویا، رئیس مرکز مدیریت بیماریهای واگیر وزارت بهداشت، در همان روز و در مصاحبهای دیگر با خبرگزاری «تسنیم» گفت که در زاهدان، ۱۹ نفر به ویروس تب خونریزی دهنده کریمه – کنگو مبتلا شده بودند. این دو مقام وزارت بهداشت هردو گفتهاند که در زاهدان کسی از این بیماری نمرده است.
به گفته عرفانی از ۲۸ نفری که در سال ۱۳۹۶ در ایران مبتلا شدهاند، دو نفر جان شان را از دست دادهاند.
عرفانی همچنین گفته است که در سال گذشته (۱۳۹۵)، ۶۲ نفر در ایران بهصورت قطعی به این بیماری مبتلا شدند و کل موارد مرگومیر شش نفر بوده است. این یعنی کمتر از ۱۰ درصد که با احتمال مرگومیر این بیماری در سایر نقاط جهان که بیشتر بین ۱۰ تا ۴۰ درصد است، همخوانی ندارد.
جریان شیوع در اصفهان چیست؟
تصویری که در شبکههای اجتماعی از مراسم خاکسپاری تحت تدابیر ایمنی و بهداشتی منتشرشده، متعلق به استان اصفهان است.
با وجود اینکه غلامرضا اصغری، رئیس دانشگاه علوم پزشکی اصفهان، روز پنج خرداد به رسانهها گفت که تاکنون چهار مورد بیماری تب کریمه – کنگو در استان اصفهان مشاهده شده، کیانوش جهانپور، مدیر روابط عمومی دانشگاه علوم پزشکی اصفهان گفته است که به جز یک مورد، همه موارد که تاکنون گزارششده صرفا مشکوک به بیماری هستند.
جهانپور همچنین در مورد شخصی که فیلم خاکسپاریاش در اصفهان منتشرشده توضیح داده که او جوانی اهل شهر دیزیچه مبارکه بوده که چون پزشکان به بیماری تب کریمه کنگو مشکوک بودهاند، جنازه او «با شرط احتیاط همه تدابیر بهداشتی و ایمنی» دفن شده است.
اینکه کسی مشکوک به بیماری است یعنی چه؟
یعنی که علائم مراحل مختلف بیماری تب خونریزی دهنده کریمه – کنگو نمایان است اما عامل ویروسی بیماری بهصورت آزمایشگاهی جداسازی و شناسایی نشده است.
ویروس یا حداقل نشانی از ویروس را بهصورت آزمایشگاهی میتوان پیدا کرد. یعنی یا میتوان خود ویروس را از بافت و خون جدا کرد و کشت داد؛ یا میشود به سراغ نشانههای وراثتی ویروس مانند RNA ویروس رفت و یا میشود دنبال آنتیبادیهایی که بدن برای مبارزه با ویروس ساخته است گشت.
اما ویروس و نشانش را در هفته اول بیماری بهویژه در گونههای کشنده آن، بهسختی میتوان پیدا کرد و معمولاً باید با روشهای پر هزینهتر آزمایشگاهی به دنبال نشانههای ژنتیکی ویروس گشت. برای یافتن بخشهای از ژنوم ویروس دستگاه PCR لازم است. این دستگاه در مدتزمان کوتاهی قطعه خاصی از مولکولهای وراثتی را میلیونها بار تکثیر میکند و میتواند ژنهای ویروس را جداسازی و شناسایی کند. این کار را وزارت بهداشت معمولاً در آزمایشگاه مرکزی انستیتو پاستور انجام میدهد.
برای کمک به بیمار، لازم نیست که حتما ویروس را در بدن بیمار پیدا کنند. تشخیص بالینی و افتراقی برای اینکه تیم پزشکی حدس بزنند که با ویروس تب خونریزی دهنده کریمه – کنگو طرف هستند، کافی است.
تأکید مقامات وزارت بهداشت بر «مشکوک بودن به بیماری» تنها ازلحاظ آماری است که اهمیت دارد و در مرحله تشخیص بالینی و افتراقی و مراحل خدمات درمانی تأثیری ندارد.
عامل بیماری چیست؟
بیماری تب کریمه – کنگو ویروسی است. ویروس تب خونریزی دهنده کریمه – کنگو هم انسان، هم حیوانات اهلی و وحشی را مبتلا میکند. درجاهایی که مزرعه هست و حیوانات هستند مانند مراکز نگهداری دام و در کشتارگاهها، احتمال شیوع بیشتر است. اما ویروس در حیوانات موجب مرگ نمیشود و علائم آن مانند تب، پس از چند روز بهبود مییابد. برای همین برای کارکنان دامداری یا کشتارگاه آسان نیست که بفهمند چه حیوانی به بیماری آلوده است.

اصلیترین راه انتقال بیماری از طریق نیش گونههایی خاص از کنه است. کافی است کنه یکبار حیوان آلودهای را نیش بزند تا ویروس بیماری تا چند نسل در میان جمیعت کنهها باقی بماند.
انسان ممکن است از طریق نیش کنه آلوده به ویروس تب کریمه – کنگو مبتلا شود. راه بعدی قرار گرفتن در معرض خون و بافتهای آلوده به ویروس حیوانات، یا دامهای بیمار است. ترشحات، خون، و بافتهای انسانهای آلوده به ویروس هم ناقل بیماری هستند.
اما ویروس تنها در بدن زنده، زنده میماند. زمانی که حیوان یا انسان ناقل بیماری بمیرد، به مرور زمان ویروسها هم خواهند مرد. ۲۴-۴۸ ساعت در دمای یخچال سردخانه (بین صفر تا چهار درجه سانتیگراد) همه ویروسها را خواهد کشت.
جمعیت در معرض خطر بیماری
کسانی که به کشتارگاهها یا مراکز نگهداری دام رفتوآمد میکنند، کسانی که خودشان دام نگهداری میکنند، دامپزشکان، کادرهای خدمات بهداشتی و پزشکی بیشتر از بقیه ممکن است در معرض ویروس تب کریمه کنگو قرار بگیرند.
انتقال ویروس از طریق انسان به انسان به شیوع کمک میکند که بیشتر مربوط به سیستمهای بیمارستانی و پرسنل مرتبط با بیمار هست. بیماری که برای درمان بیماری به بیمارستان منتقل میشود میتواند بهخصوص در مراحلی که هنوز بیماری او تشخیص داده نشده است برای پرسنل بیمارستانی بهشدت آلودهکننده باشد. راه انتقال هم همان خون و ترشحات آلوده بیمار است.
علائم بیماری کداماند؟
علائم اولیه بیماری بهصورت ناگهانی بروز میکند و شامل تب، درد شدید عضلانی، درد شدید در ناحیه گردن، سرگیجه، سردرد و حساسیت شدید به نور است.
همین علائم به علاوه پاسخ به این پرسش که آیا بیمار در جوار دام یا محل کشتار دام بوده، کافی است تا پزشکان تشخیص بالینی بدهند.
در روزهای بعد بیمار دچار علائم عصبی مانند بیقراری شدید، حالت گیجی و عدم تعادل و حتی افسردگی شدید میشود.
مرحله بعدی و کشنده بیماری هم با خونریزیهایی در مناطق مختلف بدن بروز میکند. خونریزیهای زیرپوستی، خونریزی در ناحیه حلق و دهان، ناحیه انتهایی دستگاه گوارش که منجر به وجود خون در مدفوع میشود و یا خونریزی دستگاه ادراری که باوجود خون در ادرار آشکار میشود.
بیمار در صورت عدم بهبودی در میانه هفته دوم به سمت مرگ پیش میرود و در صورت جان سالم به دربردن در حوالی روزهای نهم و دهم روند بهبود آغاز میشود.
برای درمان چه میشود کرد؟
خود تب کریمه – کنگو ویروسی است و درمان ندارد و باید دوره آن با حمایت تیم پزشکی بگذرد.
در حال حاضر، تب خونریزی دهنده کریمه – کنگو واکسن هم ندارد. مقامات وزارت بهداشت ترکیه، گفتهاند که تا چند سال آینده ممکن است بتوانند واکسن بیماری را به بازار ارائه کنند.
حمایتهای درمانی در حال حاضر بر دو پایه استوار است. اول مقابله با ویروس از طریق تجویز داروهای ضدویروس و دوم درمان نگهدارنده و تلاش برای حفظ شرایط طبیعی بدن بیمار با تنظیم مایعات و الکترولیتهای ازدسترفته و در صورت نیاز، تزریق خون به فرد بیمار.
با گوشت خوراکیمان چه کنیم؟
با وجود وحشتی که در شبکههای اجتماعی در مورد بیماری تب کریمه – کنگو راه افتاده است، اگر فردی سروکارش با دام، محل نگهداری دام یا کشتارگاه نباشد، احتمال ابتلا به ویروس پایین است.
گوشت خوراکی تنها در صورتی خطرناک است که از دام آلوده به ویروس آمده باشد و در دمای بدن حیوان نگهداری شود. اما این خطر تنها در بازه زمانی چند ساعت بعد از ذبح بالاست و با سرد شدن لاشه، ویروسها خواهند مرد.
اما برای اینکه درصد احتمال انتقال ویروس را به صفر برسانید، گوشت مصرفی خود را از مکانهای بهداشتی و استاندارد تهیه کنید. اگر گوشت را به هنگام ذبح و به صورت گرم خریداری کردهاید ابتدا آن را به مدت ۲۴-۴۸ ساعت در دمای یخچال نگهداری کنید. در این حالت در صورت آلوده بودن گوشت، اسید ایجادشده به علت پدیده جمود نعشی در گوشت، سبب غیرفعال شدن کامل ویروس میشود.
هنگامیکه با گوشت تازه ذبحشده کار میکنید، دستکش لاتکس بپوشید.
اگر با دام سروکار دارید
در مورد پرسنل مرتبط با دام و طیور مهمترین نکته جلوگیری از گزش کنه است. دامداریها را به صورت دورهای در فصول گرم سال سمپاشی میکنند تا کنهها جمعیتشان کمتر شود. علاوه بر آن پوشیدن لباسهای کامل و آستیندار هم میتواند در جلوگیری از گزش کنه مؤثر باشد. استفاده از دستکش لاتکس در هنگام کار حتی در صورت آلوده بودن دام هم از انتقال بیماری جلوگیری میکند.
گروه بعدی تحت خطر یعنی پرسنل بیمارستانها هم بهسادگی میتوانند خطر ابتلا به بیماری را کاهش دهند. پوشیدن دستکش مناسب و دقت کامل برای عدم مواجهه مستقیم با خون و ترشحات بدن بیماران مبتلا مواردی هستند که باید توسط پرسنل بهداشتی بیمارستانی رعایت شوند.
پانویس:
اطلاعات پزشکی این مقاله گرفته شده از مطلبی است که مازیار مهدویفر برای «زمانه» نوشته است.
نظرها
Trainspotting
دلیل ساده است، گوشت گران است و اکثریت فقیر. واردات گوشت ارزان (دام زنده) از افغنستان و پاکستان به شکل قاچاق میاید. اما سرمایه دارهای نظام ترجیح می دهند از برزیل گوشت وارد کنند. راه حل: اجازه ورود رسمی با نرخ گمرک مناسب از کشورهای شرقی (به طوری که قاچاق صرف نکند) و قرنطینه و کنترل بهداشت.
جمشید
نه ! ایرانیان نباید در مورد بیماری تب کریمه-کنگو نگران باشند ! زیرا دچار سرطان بدخیم جمهوری اسلامی هستند و چهل سال است که دارند جان می کنند، این که چیزی نیست !